Le cancer colorectal est une tumeur maligne de la muqueuse du colon ou du rectum.
Epidémiologie
Le cancer colorectal est le 3ecancer le plus fréquent en France, avec plus de 40000 patients atteints par an. L’âge moyen de survenue est de 70 ans environ, mais celui-ci peut se déclarer à des âges beaucoup plus jeunes, notamment en cas d’antécédents familiaux ou de pathologies prédisposantes. Dans l’extrême majorité des cas, il s’agit d’un adénocarcinome.
Plusieurs pathologies favorisent la survenue d’un cancer colorectal :
- Le syndrome de Lynch (ou Hereditary Non Polyposis Colorectal Cancer – HNPCC) comporte une anomalie héréditaire, autosomique dominante, de gènes de réparation de l’ADN (MLH1, MSH2, PMS2, etc.), entrainant une mutagénèse plus fréquente et une augmentation du risque de survenue de cancer colorectal.
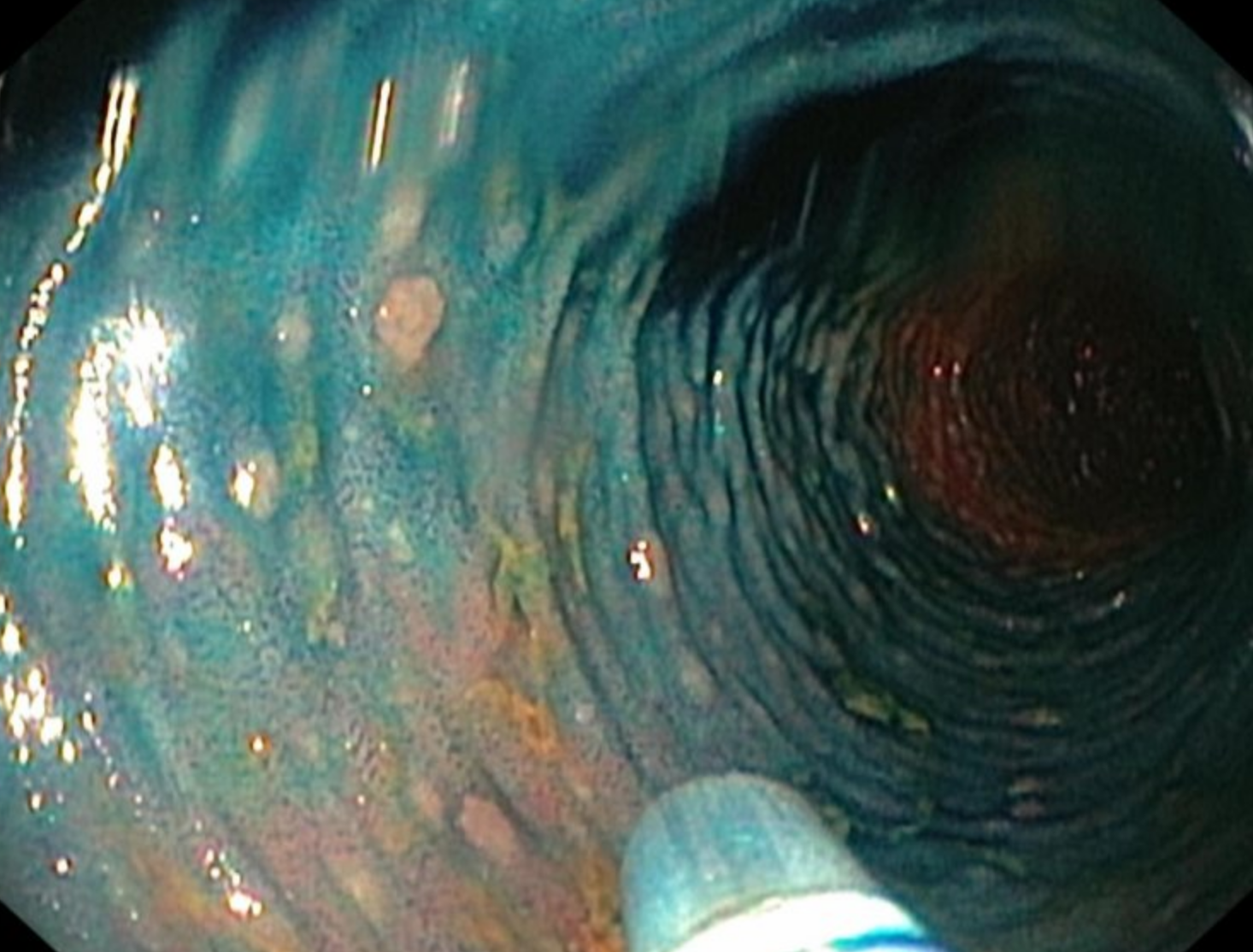 La Polypose Adénomateuse Familiale (PAF) est une maladie héréditaire, autosomique dominante, caractérisée par une mutation du gène APC et par la survenue de nombreux polypes sur le tube digestif, souvent dès l’adolescence, entrainant un risque majeur de transformation en cancer, avec au niveau colorectal une impossibilité de résection endoscopique et la nécessité de colectomie ou coloproctectomie précoce dans un grand nombre de situations. Certaines formes mutationnelles peuvent être « atténuées » et ne se révéler que plus tardivement, avec un risque de cancérisation identique. La maladie peut également toucher les autres parties du tube digestif, nécessitant des endoscopies régulières et une surveillance à vie malgré les traitements chirurgicaux.
La Polypose Adénomateuse Familiale (PAF) est une maladie héréditaire, autosomique dominante, caractérisée par une mutation du gène APC et par la survenue de nombreux polypes sur le tube digestif, souvent dès l’adolescence, entrainant un risque majeur de transformation en cancer, avec au niveau colorectal une impossibilité de résection endoscopique et la nécessité de colectomie ou coloproctectomie précoce dans un grand nombre de situations. Certaines formes mutationnelles peuvent être « atténuées » et ne se révéler que plus tardivement, avec un risque de cancérisation identique. La maladie peut également toucher les autres parties du tube digestif, nécessitant des endoscopies régulières et une surveillance à vie malgré les traitements chirurgicaux.
- La polypose familiale Atténuée attribuée au gène Mut-YH, maladie héréditaire autosomique récessive, présente une symptomatologie atténuée avec une moindre apparition de polypes, et de survenue retardée jusqu’à 45-50 ans. Une surveillance par coloscopies rapprochées est préconisée, l’intervention chirurgicale ne devient nécessaire qu’en cas d’impossibilité d’ablation des polypes ou lors d’un défaut de la surveillance avec survenue d’un cancer.
- Les autres polyposes : Polyposes juvéniles (Smad4, Bmpr1), syndrome de Peutz-Jeghers, sont beaucoup plus rares.
- Les maladies inflammatoires : Maladie de Crohn et Rectocolite Hémorragique entrainent une inflammation mutagène, qui augmente le risque de survenue de cancer. Ce risque augmente avec l’inflammation, conduisant à proposer un dépistage du cancer avec des coloscopies régulières de surveillance, plus rapprochées en cas de maladie inflammatoire ancienne (de plus de 8 ans), insuffisamment traitée avec inflammation persistante, avec des manifestations inflammatoires intenses et/ou extra-intestinales (Cholangite sclérosante associée, Atteintes articulaires, etc.). Les symptômes du cancer colorectal et de la maladie inflammatoire étant quasi-identiques, ce dépistage « vigilant » est nécessaire.
D’autres éléments favorisent aussi la survenue du cancer colorectal :
- L’âge avancé
- Le surpoids, l’obésité, la sédentarité
- Le régime alimentaire : riche en graisses et en alcool
- Le tabagisme
Dépistage
L’objectif du dépistage est de pouvoir mettre en évidence les lésions à un stade précoce : pré-cancéreux ou débutant, à un stade « guérissable », avant la survenue d’un cancer invasif : en résumé, plus un cancer est détecté tôt, mieux il se soigne et plus les chances de survie sont importantes. Plusieurs mesures de dépistages sont actuellement proposées en France :
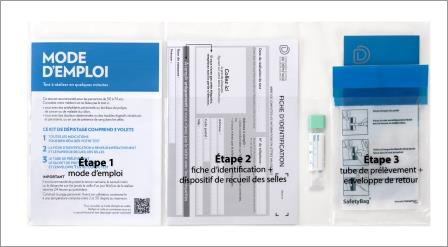 La recherche de sang dans les selles, actuellement par un test dit « immunologique », est proposée tous les 2 ans à tout individu de plus de 50 ans, soit par courrier de l’assurance maladie, soit directement par votre médecin traitant. Si le test est positif, l’avis spécialisé d’un médecin gastro-entérologue est nécessaire.
La recherche de sang dans les selles, actuellement par un test dit « immunologique », est proposée tous les 2 ans à tout individu de plus de 50 ans, soit par courrier de l’assurance maladie, soit directement par votre médecin traitant. Si le test est positif, l’avis spécialisé d’un médecin gastro-entérologue est nécessaire.
- La coloscopie de dépistage est proposée en cas de test positif ou directement en cas de risque de cancérisation élevée, à la recherche de lésions pré-cancéreuses.
Le polype est une tumeur bénigne du colon ou du rectum. Le plus souvent, ce polype est un adénome, développé aux dépends de la muqueuse digestive. Il s’agit d’une lésion fréquente, pouvant atteindre jusqu’à 40% de la population. Ce polype, initialement bénin, évolue lentement vers la « dégénérescence » : survenue de diverses altérations génétiques (instabilité génétique, chromosomique et microsatellitaire) , apparition d’une dysplasie (état pré-cancéreux) puis, association à un déséquilibre de l’immunité anti-cancéreuse, transformation progressive en cancer invasif.
Symptômes
- Les saignements sont fréquents, mais peuvent passer inaperçus ou être attribués à d’autres causes (ulcère gastrique, alimentation, hémorroïdes, etc.)
- Les douleurs (abdominales) sont moins fréquentes mais peuvent être révélatrices du cancer et doivent faire réaliser des examens complémentaires si nécessaire.
- L’occlusion intestinale survient lorsque la tumeur obstrue complètement le tube digestif, empêchant le passage du transit, nécessitant souvent une intervention chirurgicale en urgence avec la mise en place d’une stomie (anus artificiel).
Souvent, le cancer évolue longtemps de manière asymptomatique et est découvert au cours d’un examen de dépistage.
Diagnostic
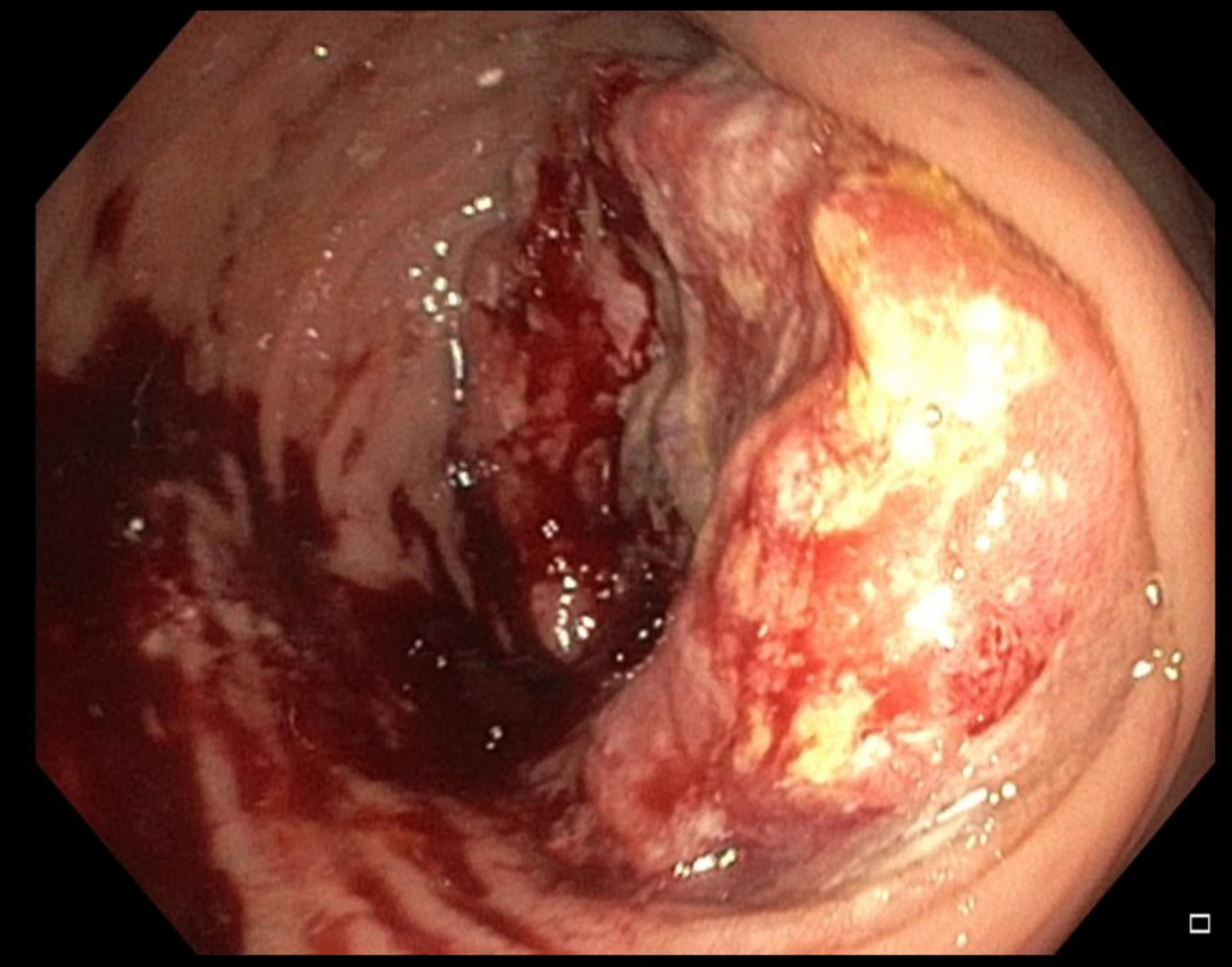
La coloscopie, permet de regarder l’ensemble du colon et du rectum, de visualiser la tumeur, de la localiser, et d’effectuer des prélèvements ou biopsies.
L’anatomopathologie, c’est-à-dire l’analyse microscopique de ces biopsies, retrouve des cellules tumorales cancéreuses, confirmant le diagnostic.
Bilan d’extension
L’objectif est de rechercher une extension du cancer en dehors du tube digestif, notamment ganglions et métastases, à l’aide de plusieurs examens :
- La biologie (prise de sang) recherche les marqueurs tumoraux, notamment l’Antigène Carcino-Embryonnaire (ACE). Plusieurs autres perturbations biologiques, notamment des modifications des enzymes hépatiques, peuvent être en relation avec l’extension tumorale.
- Le scanner thoraco-abdomino-pelvien (TDM-TAP) recherche des métastases hépatiques (du foie) et pulmonaires.
D’autres examens peuvent être utilisés dans certains cas particuliers :
- Le TEP-scanner peut être utile pour compléter le bilan à la recherche de lésions « actives » de petite taille, ou à la recherche de lésions péritonéales.
- L’IRM du rectum peut permettre de mieux étudier une tumeur rectale.
- L’IRM du foie est souvent utile dans les situations où il existe plusieurs métastases hépatiques, notamment avant d’envisager une intervention chirurgicale.
- La recherche des mutations des gènes de la tumeur en biologie moléculaire, notamment les gènes Ras, Raf, ou encore les gènes de réparation de l’ADN (RER ou phénotype MSI) peut permettre de mieux définir l’agressivité de la maladie et la probabilité de réponse à certains traitements (thérapies ciblées, immunothérapies, etc.)
Le bilan d’extension permet de « classer » le cancer, définissant alors un stade de gravité qui va permettre aux médecins de proposer le traitement le plus adapté.
L’avis de certains médecins spécialistes peut également être utile avant d’envisager un traitement :
- Cardiologue (spécialisé en oncologie, ou oncocardiologue)
- Gériatre (spécialisé en oncologie, ou oncogériatre)
- Endocrinologue-diabétologue
- Nutritionniste
- Psychiatre ou psychologue
Traitements
Plusieurs traitements peuvent être mis en œuvre dans le cancer colorectal :
- La chirurgie reste le traitement curatif principal du cancer, avec l’objectif de retirer la tumeur, avec des marges de sécurité adaptées, et également de réaliser une « lymphadenectomie », ou ablation des ganglions de drainage de la tumeur.
En fonction de la localisation : une colectomie (ablation d’une partie ou de la totalité du colon) ou une proctectomie (ablation d’une partie ou de la totalité du rectum) est alors proposée.
Pour le cancer du côlon, la continuité digestive peut souvent être rétablie, et la réalisation d’une stomie (anus artificiel) est rare (<5% – patients très âgés, complications opératoires, artériopathie et diabète, etc.) Pour le cancer du rectum, du fait de la spécialisation chirurgicale et de nouvelles techniques opératoires, la réalisation d’une stomie définitive (anus artificiel) est passée au cours des dernières années de 70% à 25%. Ces stratégies conservatrices dépendent en particulier de l’extension initiale de la tumeur et une évaluation chirurgicale spécialisée est nécessaire avant tout traitement pour proposer une intervention adaptée.
- La chimiothérapie peut être utilisée à visée curative, avant (chimiothérapie néo-adjuvante) ou après (chimiothérapie adjuvante) l’intervention chirurgicale. Elle est également fondamentale en cas de situation métastatique ou encore en situation palliative.
Pour le cancer colorectal, de nombreuses molécules sont actuellement utilisées, comprenant le fluoro-uracile (5FU), les sels de platine, les anti-topoisomérases (Irinotecan), etc. Des thérapies ciblées (anticorps anti-EGFR, anti-angiogéniques, etc.) sont également employées, ainsi que des molécules d’immunothérapie (antiPD1, antiCTLA4, etc.) dans certaines situations.
Le protocole de chimiothérapie actuellement le plus fréquent dans la prise en charge du cancer colorectal associe donc 5-fluoro-uracile et oxaliplatine, par perfusion intraveineuse de 48 heures (Premières heures en hospitalisation puis poursuite de la perfusion à domicile) tous les 15 jours, nécessitant alors la mise en place d’une chambre implantable. Néanmoins, chaque situation est particulière et un protocole va être élaboré pour chaque patient avec un médecin oncologue, et adapté à chaque « cycle » de traitement.
- La radiothérapie est essentiellement utilisée en situation pré-opératoire, avant intervention chirurgicale d’un cancer du rectum. Elle est généralement associée à une chimiothérapie orale apparentée au 5-fluoro-uracile. Le plus souvent, une irradiation quotidienne (5 jours par semaine) pendant 5 semaines (dose totale de 50 Gray) est nécessaire, mais plusieurs protocoles de traitement peuvent être proposés par le médecin radiothérapeute, adaptés individuellement au patient.
- Les traitements « interventionnels » : radiofréquence, micro-ondes, cryothérapie, embolisation, etc. sont envisagés dans des situations spécifiques (métastases non opérables, saignement, etc.)
Les métastases hépatiques et pulmonaires sont une évolution fréquente du cancer colorectal, accessible dans certains cas à un traitement curatif permettant une guérison complète : le traitement comprend alors, en plus de la chimiothérapie, l’ablation complète de la tumeur et de l’ensemble des métastases, souvent au cours de plusieurs interventions chirurgicales successives sur l’intestin et sur le foie.
Pronostic
Le cancer colorectal, avec l’efficacité des nouveaux traitements, atteint désormais un meilleur pronostic, avec un taux de guérison de plus de 20%, et une survie de plus de 50%, 10 ans après le diagnostic.
