Principe :
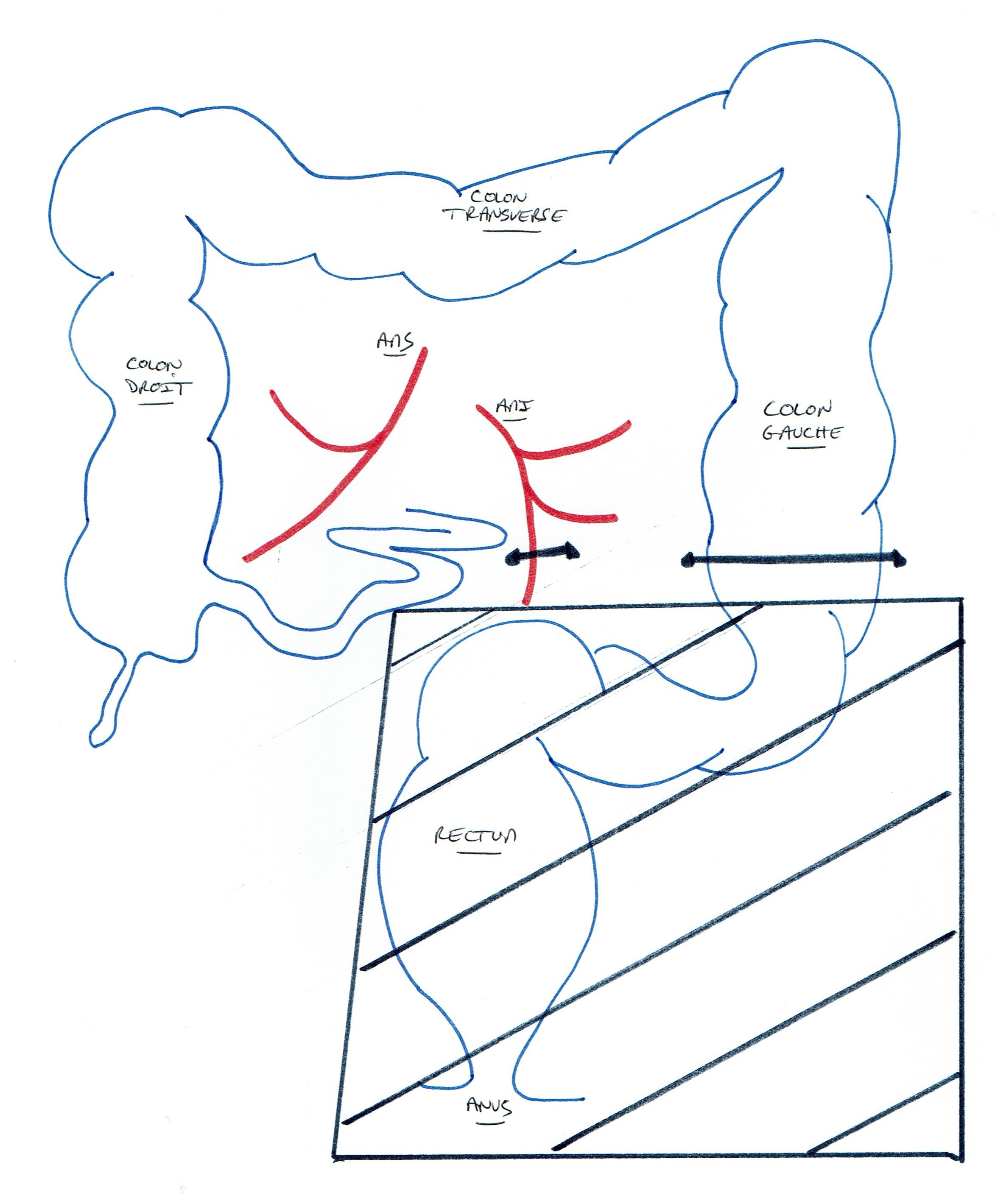
Ablation du rectum et de l’anus
Cette amputation n’est proposée que dans les situations ou l’ablation de l’anus est nécessaire et où il n’est pas possible de conserver les sphincters et la continuité intestinale.
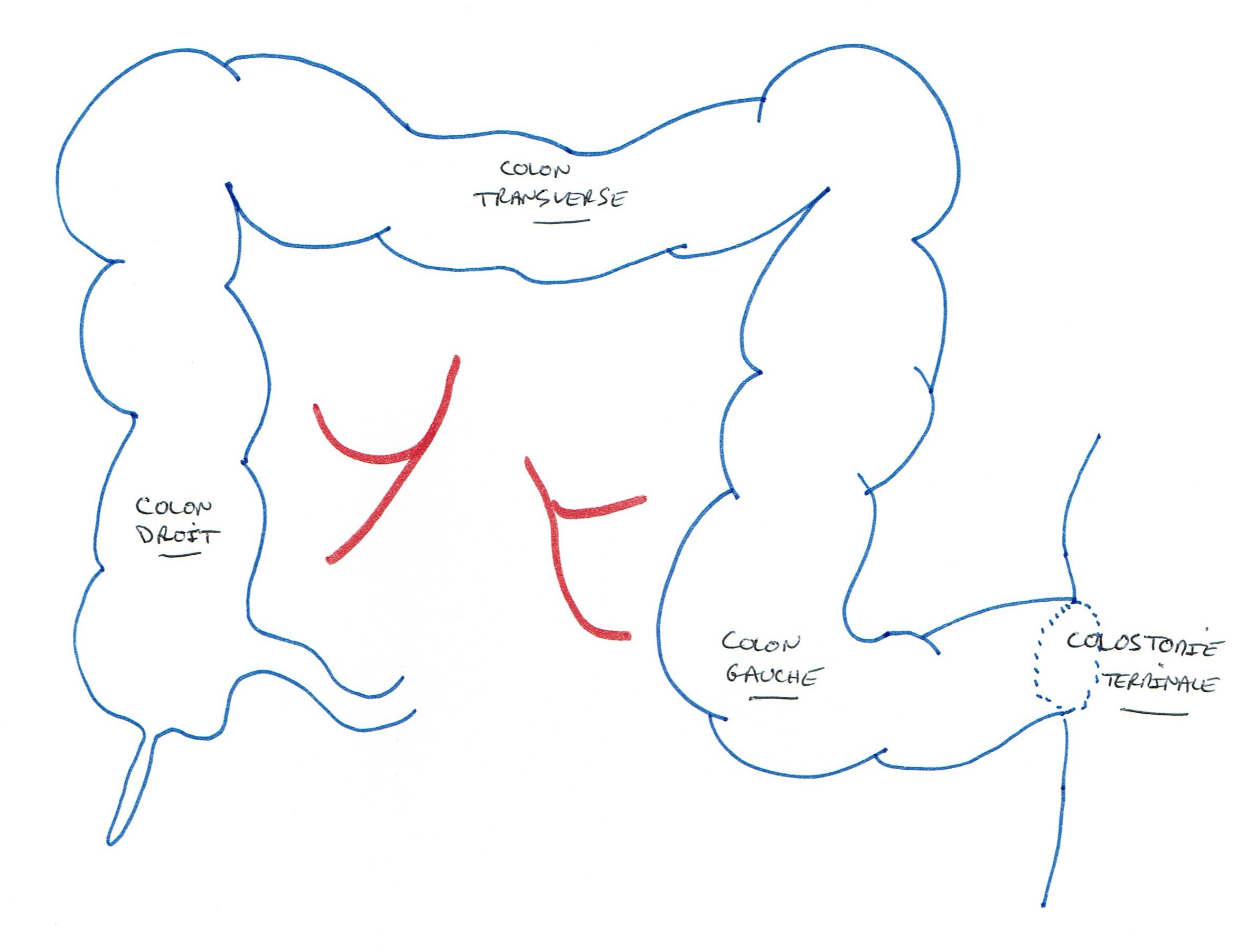
Le plus souvent, il est réalisé une stomie permanente (anus artificiel). Dans quelques cas, pour éviter une stomie abdominale (au niveau de l’abdomen), il peut être réalisé une colostomie périnéale (stomie mise en place au niveau de l’ex-anus, pour laquelle il n’est pas possible de mettre en place un « appareillage », mais qui sera « gérée » avec des lavements quotidiens).
Pathologies fréquentes :
- Cancer du bas rectum et de l’anus
- Maladie Inflammatoire Intestinale chronique : Maladie de Crohn (avec atteinte anale)
- Traumatisme ano-rectal
- Infections anales chroniques
Complications classiques :
- Hémorragie / hématome
- Abcès de paroi – complications de cicatrisation périnéale
- Désunion / fistule anastomotique
- Occlusion
- Lésions urinaires
- Lésions spléniques
- Lésions des nerfs pelviens : nerfs à destinée urinaire, nerfs érecteurs
- Eventration périnéale
- Comme pour toute intervention chirurgicale, complications de l’anesthésie générale, complications médicales : phlébite, pneumopathie, etc.
En pratique :
- Alimentation : possible jusqu’à 6 heures avant l’intervention, reprise alimentaire progressive à partir du lendemain de l’intervention. Les boissons sont autorisées et recommandées jusqu’à 2 heures avant l’intervention.
- Hospitalisation :Entrée dans le service la veille.
- Préparation : Plusieurs mesures peuvent êtres proposées par votre chirurgien
– Un régime pauvre en résidus, non strict, est conseillé pendant les 8 à 10 jours précédant l’intervention
– Si l’intervention est réalisée pour un cancer, il est nécessaire de réaliser une immunonutrition qui permet de corriger une éventuelle dénutrition et de préparer le système immunitaire, en particulier l’immunité antitumorale, à l’intervention chirurgicale : des compléments alimentaires particuliers riches en produits stimulant l’immunité sont à prendre en plus de vos repas habituels, 2 à 3 fois par jour pendant la semaine précédant l’opération.
– Un lavement rectal est toujours nécessaire, au minimum. Une préparation colique ou « purge » est parfois réalisée, pour « vider » le colon et diminuer les risques de la reconstruction intestinale, celle-ci peut être effectuée par plusieurs lavements par voie anale, ou par voie orale par absorption de 2 à 4 litres de liquide la veille de l’intervention, en fonction du geste réalisé.
– Lorsqu’une stomie (ou anus artificiel) est prévue, une consultation avec l’infirmière stomathérapeute la veille de l’hospitalisation ou dans les jours précédents est nécessaire pour effectuer un « repérage ».
- Anesthésie : générale – une anesthésie péridurale complémentaire (en plus de l’anesthésie générale) peut être proposée pour les interventions réalisées par voie ouverte. Si la durée d’intervention est longue, une surveillance renforcée, en soins intensifs, est proposée après l’intervention.
- Durée d’hospitalisation : de 8 à 10 jours sauf complication.
- Thromboprophylaxie :des mesures de prévention de la thrombose veineuse (bas de contention, injections d’anticoagulants) sont nécessaires pendant 15 jours à 1 mois après l’intervention.
- Récupération :reprise de la marche et des activités sédentaires le lendemain, la position assise est limitée pendant quelques jours après l’intervention, nécessitant un coussin adapté. Un drainage est généralement laissé en place pendant quelques jours, arrêt de travail pendant 1 à 3 mois selon l’intensité physique.
L’ablation du rectum et de l’anus, mais également la maladie rectale elle-même et les autres traitements comme la radiothérapie et la chimiothérapie dans le traitement du cancer rectal, exposent à plusieurs conséquences :
– Troubles urinaires : difficultés à uriner.
– Troubles sexuels : difficultés d’éjaculation, d’érection
En particulier :
- Coelioscopie : Pour notre équipe, dans la plupart des cas, l’intervention est menée par coelioscopie, avec plusieurs petites cicatrices de 5 à 10 millimètres, une des cicatrices est plus élargie pour retirer le colon et/ou la tumeur. Des mesures de « réhabilitation améliorée », permettant de réduire au maximum les complications opératoires et de raccourcir la période de récupération, sont associées à la prise en charge en coelioscopie.
- Robotique : Dans quelques cas, notamment si la morphologie du pelvis (bassin) est étroite, l’intervention peut être difficile et l’aide d’un robot chirurgical peut être un complément utile à la coelioscopie.
